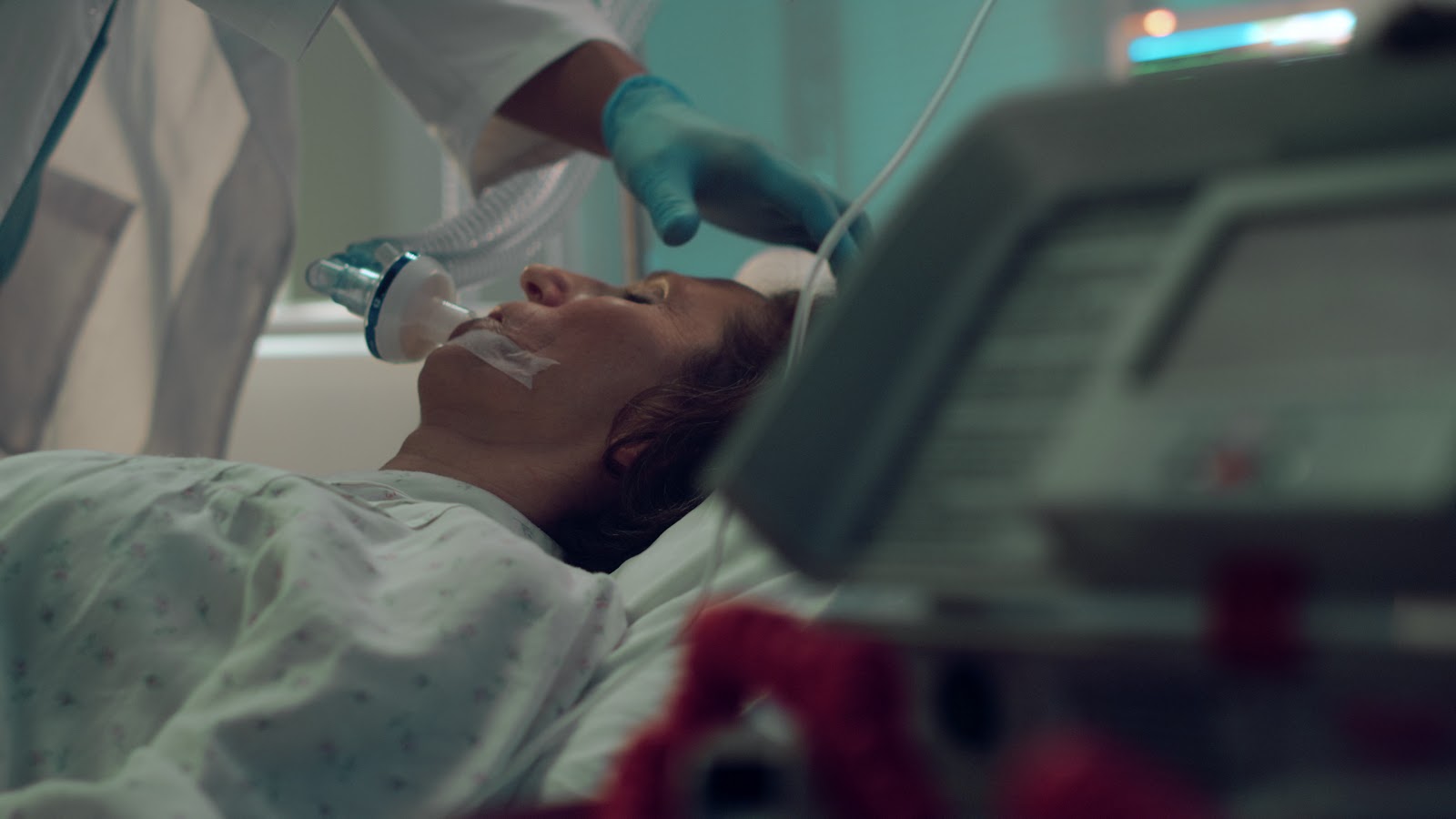
A anestesiologia em cenários de emergência é diametralmente oposta à prática eletiva. Na cirurgia programada, o tempo é um aliado usado para otimização, na emergência, o tempo representa estruturas comprometidas. O anestesiologista não lida apenas com os procedimentos, mas com um organismo em colapso sistêmico.
O desafio central é realizar intervenções invasivas (que inerentemente desestabilizam o corpo, como a indução anestésica) em pacientes que já consumiram toda a sua reserva fisiológica.
O Cenário de Incerteza e o Risco de “Estômago Cheio”
Uma das características definidoras da emergência é a presunção de “estômago cheio”. A dor, o estresse, o trauma e o uso de opioides paralisam o esvaziamento gástrico.
O Perigo da Aspiração: a regurgitação de conteúdo gástrico ácido para os pulmões (Síndrome de Mendelson) é uma complicação potencialmente fatal.
Indução em Sequência Rápida (ISR): é o protocolo padrão-ouro nesses casos. Diferente da indução suave eletiva, a ISR envolve a administração simultânea de hipnótico e bloqueador neuromuscular de ação rápida, sem ventilação manual prévia, para selar a via aérea com o tubo orotraqueal no menor tempo possível. O domínio dessa técnica é inegociável na emergência.
Instabilidade Hemodinâmica e o Choque
Em traumas, roturas de aneurisma ou sepse abdominal, o paciente frequentemente chega em choque (hipotensão severa).
O Colapso na Indução: a indução anestésica retira o tônus simpático (a adrenalina que está mantendo o paciente vivo). Se o anestesiologista usar doses padrão de propofol ou fentanil, o paciente entrará em parada cardíaca por vasodilatação súbita em um sistema hipovolêmico.
Reanimação Hemostática: a anestesia em trauma não se limita a dar soro. O foco é o protocolo de transfusão maciça e o uso racional de hemoderivados para combater a acidose, hipotermia e coagulopatia. A escolha de drogas cardioestáveis (como a Cetamina ou o Etomidato) é vital para manter a pressão de perfusão.
A Hipotensão Permissiva
Um conceito contra-intuitivo, mas essencial no trauma penetrante, antes do controle cirúrgico do sangramento, é a hipotensão permissiva. Tentar normalizar a pressão arterial com fluidos antes de fechar o vaso sangrante pode romper o coágulo formado e diluir os fatores de coagulação, piorando a hemorragia.
O anestesiologista deve tolerar pressões arteriais mais baixas (sistólica em torno de 80-90 mmHg) até que o cirurgião controle a fonte do sangramento, exceto em casos de Trauma Cranioencefálico (TCE), onde a perfusão cerebral exige pressões mais altas.
Anestesia Geral vs. Regional
Embora a anestesia regional seja uma boa opção para controle da dor, ela é frequentemente contraindicada em emergências com instabilidade hemodinâmica.
O Perigo do Bloqueio Simpático: um bloqueio neuraxial provoca vasodilatação nas pernas e abdome. Em um paciente que perdeu sangue, isso sequestra o pouco volume sanguíneo restante longe do coração e cérebro, podendo causar colapso circulatório imediato.
Coagulopatia Oculta: pacientes de trauma podem desenvolver coagulopatia rapidamente. Realizar uma punção nas costas (peridural/raqui) em alguém com coagulação alterada pode causar um hematoma peridural e paraplegia permanente.
O Papel dos Bloqueios Periféricos: em contrapartida, bloqueios de nervos periféricos guiados por ultrassom podem ser indicados, pois proporcionam analgesia sem causar instabilidade hemodinâmica significativa, permitindo que o paciente tolere o posicionamento para a cirurgia ou transporte.
Monitorização Avançada e Tecnologia
Ultrassom Point-of-Care (POCUS): o anestesiologista usa o ultrassom à beira do leito para avaliar se o estômago está cheio, se o coração está batendo com força (contratilidade) ou se está vazio (hipovolemia), e para guiar acessos venosos centrais difíceis.
Linha Arterial Invasiva: a monitorização da pressão batimento a batimento é crucial para titular o uso de vasopressores (noradrenalina) em tempo real.
Comunicação em Loop Fechado
A sala de emergência exige disciplina militar na comunicação.
O conceito de silêncio em momentos críticos deve ser aplicado na indução.
A equipe deve compartilhar um modelo mental único: O cirurgião precisa saber que o paciente está instável e não aguenta uma cirurgia prolongada; o anestesiologista precisa saber se haverá grande perda sanguínea iminente. A falta de comunicação é a causa raiz da maioria dos eventos adversos graves em emergências.
O Pós-Operatório: A Continuidade do Cuidado Crítico
A cirurgia de emergência não termina no último ponto da sutura. Muitos pacientes não podem ser extubados imediatamente devido ao edema de vias aéreas, hipotermia ou instabilidade persistente.
O transporte para a UTI é uma fase crítica onde frequentemente ocorrem incidentes (extubação acidental, término de baterias de equipamentos). O anestesiologista deve garantir a continuidade do suporte avançado de vida até a passagem de plantão na terapia intensiva.
Leia mais sobre a recuperação pós-anestésica
Segurança anestésica em emergências e a importância de equipes especializadas
A anestesia em contexto de emergência não se resume à aplicação rápida de técnicas convencionais, ela constitui uma área da anestesiologia que exige raciocínio fisiopatológico acelerado, gestão de crise e adaptação contínua à condição clínica do paciente.
Em serviços especializados como os oferecidos pela JANPC – Grupo de Anestesistas, que oferecem suporte de anestesiologistas experientes, ambulatório pré-anestésico e gestão integrada de equipes para hospitais e clínicas, a atuação é orientada pela antecipação de eventos, vigilância contínua e protocolos adaptáveis às necessidades reais do cenário emergencial .
Para mais informações, entre em contato.
Dra Norma Oliveira
Diretora Médica Técnica
CREMESP 76158 | RQE 14735